La ménopause marque une transition cruciale dans la longévité des femmes, et non simplement la fin de leur vie reproductive. Les changements hormonaux, en particulier la baisse du taux d'œstrogènes, accélèrent la perte de densité osseuse, modifient les profils de risque cardiovasculaire et affectent les fonctions cognitives. Des recherches montrent que les habitudes de vie saines adoptées pendant la périménopause et le début de la ménopause ont une influence significative sur la longévité au cours des décennies suivantes.
Points clés à retenir
- Le risque de maladie cardiovasculaire augmente notablement après la ménopause, lorsque les niveaux d'œstrogènes diminuent, modifiant le profil lipidique et altérant la fonction vasculaire ; la période de périménopause est considérée comme une période critique pour la mise en place d'habitudes protectrices pour le système cardiovasculaire.1
- La densité minérale osseuse commence à diminuer considérablement à la fin de la périménopause, et cette perte s'accélère pendant les premières années de la postménopause ; cette période de 3 à 5 ans représente la période la plus risquée pour la santé osseuse tout au long de la vie d'une femme.2
- La musculation et les exercices de mise en charge sont parmi les interventions les plus efficaces pour préserver la densité minérale osseuse chez les femmes ménopausées, comme le confirment les méta-analyses d'essais contrôlés randomisés qui ont démontré des effets significatifs au niveau de la colonne lombaire et du col du fémur.3,4
- Les symptômes cognitifs subjectifs, communément décrits comme un « brouillard cérébral », sont signalés par une grande partie des femmes pendant la périménopause ; des études longitudinales confirment une baisse mesurable, bien que modeste, de la mémoire verbale et de l'attention pendant cette transition.5
- Un apport adéquat en calcium et en vitamine D est important pour la santé osseuse des femmes ménopausées ; des méta-analyses d'essais randomisés indiquent que la supplémentation combinée est associée à une amélioration de la densité minérale osseuse et, à des doses standard, à une réduction de l'incidence des fractures de la hanche.6
- Les facteurs liés au mode de vie qui peuvent être modifiés, notamment l'exercice physique régulier, la qualité de l'alimentation, l'hygiène du sommeil et la gestion du stress, interagissent avec la transition vers la ménopause et sont associés à des différences mesurables dans les résultats cardiovasculaires, squelettiques et cognitifs à long terme.1
- La périménopause et le début de la postménopause constituent une période pendant laquelle les pratiques de santé proactives semblent avoir un impact à long terme disproportionné ; les preuves cliniques suggèrent qu'attendre la postménopause pour traiter les principaux facteurs de risque réduit les possibilités d'intervention.
Chapitre 1 : Qu'est-ce que la ménopause ? Définir la transition
La ménopause est officiellement définie comme le moment qui survient 12 mois consécutifs après les dernières règles d'une femme, généralement entre 45 et 55 ans dans la population générale, avec un âge médian d'environ 51 ans dans de nombreuses cohortes occidentales. La période qui précède ce moment, appelée périménopause, peut s'étendre sur quatre à huit ans, pendant lesquels des irrégularités du cycle menstruel apparaissent et les niveaux hormonaux fluctuent considérablement. La période qui suit les dernières règles est appelée postménopause.
Ces trois étapes sont physiologiquement distinctes. Pendant la période de reproduction, les ovaires produisent de l'œstrogène et de la progestérone selon des cycles régis par l'hormone folliculo-stimulante (FSH) et l'hormone lutéinisante (LH) sécrétées par l'hypophyse. À mesure que la réserve ovarienne diminue, la production d'œstrogène devient irrégulière et finit par chuter considérablement. Les taux de FSH et de LH augmentent à mesure que l'hypophyse tente de stimuler les ovaires de moins en moins réactifs, ce qui explique pourquoi un taux élevé de FSH est utilisé cliniquement comme marqueur de la ménopause.
Les symptômes vasomoteurs les plus couramment associés à la ménopause (bouffées de chaleur, sueurs nocturnes, troubles du sommeil) reflètent l'adaptation du corps à ce rééquilibrage hormonal. Cependant, l'importance à long terme de la transition ménopausique pour la santé va bien au-delà de ces désagréments à court terme. Le retrait des œstrogènes a des conséquences physiologiques sur plusieurs systèmes organiques, notamment le système cardiovasculaire, le squelette et le cerveau. La compréhension de ces conséquences est fondamentale pour élaborer une approche de la santé à long terme tenant compte de la ménopause.
Chapitre 2 : Ménopause et santé cardiovasculaire
Les maladies cardiovasculaires sont la principale cause de décès chez les femmes dans le monde, et la trajectoire du risque change considérablement au moment de la ménopause. On pense que l'œstrogène exerce des effets protecteurs sur le système cardiovasculaire par le biais de multiples voies : il influence le métabolisme lipidique, favorise la vasodilatation et contribue à la fonction endothéliale. Lorsque l'œstrogène diminue, ces effets s'atténuent.
Une déclaration scientifique de l'American Heart Association de 2020 sur la ménopause et le risque de maladie cardiovasculaire a identifié la transition ménopausique comme une période critique pour la stratification du risque cardiovasculaire et l'intervention.1 La déclaration soulignait que les femmes développent généralement une maladie coronarienne plusieurs années plus tard que les hommes, mais que cette protection apparente diminue considérablement après la ménopause.
Des recherches ont documenté des changements lipidiques spécifiques associés à la ménopause. Les taux de cholestérol total, de cholestérol LDL et de triglycérides ont tendance à augmenter vers la fin des règles, tandis que la composition du HDL évolue de manière défavorable. La répartition des graisses corporelles change également : le passage caractéristique d'une accumulation de graisse périphérique (gynoïde) à une accumulation centrale (androïde) qui se produit après la ménopause est associé à un risque métabolique et cardiovasculaire plus élevé.2
Le moment de la ménopause elle-même a également son importance. Des études de cohorte ont montré qu'un âge plus précoce à la ménopause naturelle est associé à un risque plus élevé de mortalité cardiovasculaire, ce qui corrobore l'hypothèse selon laquelle une exposition cumulative plus longue aux œstrogènes endogènes protège le système cardiovasculaire.
Qu'est-ce que cela signifie concrètement ? Les habitudes protectrices pour le système cardiovasculaire (maintenir un mode de vie physiquement actif, privilégier la qualité de l'alimentation, ne pas fumer et surveiller la tension artérielle et les lipides) semblent avoir plus d'importance lorsqu'elles sont adoptées pendant la périménopause et au début de la postménopause, avant que les facteurs de risque ne s'aggravent au cours des années suivantes. La période de périménopause est un moment propice pour acquérir ou renforcer ces habitudes, plutôt que d'attendre l'apparition de risques plus manifestes.1
Chapitre 3 : La densité osseuse après la ménopause — La période critique
L'œstrogène joue un rôle central dans le remodelage osseux en limitant l'activité des ostéoclastes, les cellules responsables de la dégradation du tissu osseux. Lorsque les niveaux d'œstrogène diminuent, l'activité des ostéoclastes augmente et l'équilibre entre la résorption osseuse et la formation osseuse s'inverse brusquement. Il en résulte une période de perte osseuse accélérée, particulièrement prononcée au cours des années qui entourent la dernière période menstruelle.
L'étude sur la santé des femmes à travers le pays (SWAN) — une étude de cohorte longitudinale multiethnique portant sur 1 902 femmes — a montré que la densité minérale osseuse (DMO) au niveau de la colonne lombaire diminuait considérablement à la fin de la périménopause et continuait à un rythme similaire au début de la postménopause. La perte la plus importante s'est produite dans une période allant d'environ un an avant à deux ans après la dernière menstruation.2 Cette période a été décrite comme la « transménopause », une période critique au cours de laquelle les décisions prises ou reportées en matière de squelette auront des répercussions pendant des décennies.
L'implication clinique est importante : les femmes peuvent perdre une partie substantielle de leur densité minérale osseuse pendant cette période relativement courte, avant que le rythme de perte ne ralentisse après la ménopause. Cela fait de la périménopause et du début de la postménopause la période la plus propice aux interventions en matière de santé osseuse, et non les décennies suivantes, lorsque l'ostéoporose est généralement diagnostiquée.
L'exercice physique comme principale intervention pour protéger les os
Les preuves cliniques humaines identifient systématiquement l'entraînement de résistance et les exercices de mise en charge à fort impact comme les interventions les plus efficaces sur le mode de vie pour préserver la densité minérale osseuse chez les femmes ménopausées. L'essai contrôlé randomisé LIFTMOR a examiné les effets de l'entraînement de résistance et à impact à haute intensité (HiRIT) chez les femmes ménopausées présentant une faible masse osseuse. Les chercheurs ont rapporté une amélioration de la DMO de la colonne lombaire d'environ 2 à 4 % par rapport aux contrôles d'exercices à faible intensité, avec une forte adhésion et aucun événement indésirable grave.3
Une revue systématique et une méta-analyse ultérieures examinant plusieurs études d'intervention sur l'exercice physique ont confirmé que l'entraînement de résistance produit des améliorations significatives de la DMO au niveau de la colonne lombaire et du col du fémur chez les femmes ménopausées, les effets les plus importants étant associés à des intensités d'entraînement plus élevées (supérieures à 70 % d'une répétition maximale) effectuées au moins deux fois par semaine.4 Il est important de noter que les preuves suggèrent que la charge maximale (la force appliquée à l'os lors de chaque répétition d'exercice) est plus importante que le volume total de répétitions en matière de stimulation ostéogénique.
Le rôle du calcium et de la vitamine D
Une alimentation adéquate est la base sur laquelle reposent les adaptations osseuses induites par l'exercice physique. Le calcium est le principal composant minéral des os, et la vitamine D est nécessaire à une absorption efficace du calcium par le tractus gastro-intestinal. Ces deux éléments sont importants pendant la ménopause, période durant laquelle les carences alimentaires sont fréquentes.
Une méta-analyse d'essais contrôlés randomisés portant sur des femmes ménopausées a révélé que la supplémentation combinée en calcium et en vitamine D était associée à une augmentation significative de la densité minérale osseuse totale, de la DMO de la colonne lombaire et de la DMO du col du fémur, ainsi qu'à une réduction statistiquement significative de l'incidence des fractures de la hanche.6 Il est important de noter que les preuves sont hétérogènes (tous les essais et toutes les populations ne montrent pas le même niveau de bénéfice) et que la supplémentation est particulièrement pertinente pour les femmes qui ne satisfont pas leurs besoins alimentaires par le seul biais de leur alimentation.
Selon les allégations approuvées par l'Autorité européenne de sécurité des aliments (EFSA) : La vitamine D contribue au maintien d'une ossature normale. Le calcium contribue au maintien d'une ossature normale. Le magnésium contribue au maintien d'une ossature normale. La vitamine K contribue au maintien d'une ossature normale.
Chapitre 4 : La santé cognitive pendant la ménopause et au-delà
Une grande partie des femmes en période de ménopause signalent des changements subjectifs dans leurs fonctions cognitives, notamment des difficultés de mémoire, de concentration et de clarté mentale, souvent décrites de manière informelle comme un « brouillard cérébral ». Ces rapports sont suffisamment cohérents parmi les différentes populations pour avoir attiré l'attention des chercheurs.
Un livre blanc publié en 2022 par l'International Menopause Society a examiné les données actuelles et confirmé que des études longitudinales ont mis en évidence une baisse légère mais fiable des performances objectives de la mémoire chez les femmes en période de périménopause, et que ces changements ne s'expliquent pas entièrement par le vieillissement normal.5 Les déclins observés affectent principalement la mémoire verbale, la fluidité verbale et le traitement attentionnel. Les auteurs soulignent que, bien que ces changements soient mesurables, les niveaux de performance de la plupart des femmes restent dans les limites normales : les changements cognitifs de la périménopause ne sont pas équivalents à une déficience cognitive pathologique.
Les données disponibles suggèrent que plusieurs facteurs modifiables influencent les résultats cognitifs pendant et après la transition ménopausique. Les symptômes vasomoteurs, en particulier les bouffées de chaleur qui perturbent le sommeil, semblent contribuer aux troubles cognitifs subjectifs. La qualité du sommeil, l'humeur et la santé cardiovasculaire sont toutes liées à l'évolution cognitive pendant la transition ménopausique. L'exercice aérobique, en particulier l'entraînement cardiovasculaire, a été associé à une réduction du risque de déclin cognitif chez les femmes âgées.
Le zinc contribue au fonctionnement cognitif normal, selon les allégations approuvées par l'EFSA. Le magnésium, les vitamines B6 et B12 contribuent au fonctionnement normal du système psychologique et nerveux.
Chapitre 5 : Élaborer un protocole de mode de vie favorable à la ménopause
Les données probantes relatives à la ménopause et à la longévité convergent vers plusieurs domaines de mode de vie modifiables. Aucun d'entre eux ne nécessite de ressources ou d'efforts extraordinaires, mais ils exigent une mise en œuvre cohérente et éclairée, qui devrait idéalement commencer pendant la périménopause plutôt que d'être reportée après la ménopause.
Sélection d'exercices
Un programme d'exercices bien structuré pour les femmes en période de transition ménopausique doit comporter deux éléments complémentaires. La musculation, pratiquée à une intensité significative à l'aide de mouvements composés qui sollicitent la colonne vertébrale, les hanches et les principaux groupes musculaires, fournit le stimulus le plus puissant pour préserver la densité osseuse et maintenir la masse musculaire. L'activité aérobique de zone 2 (exercice cardiovasculaire modéré et soutenu) favorise la santé cardiovasculaire, la fonction métabolique et le bien-être cognitif. La combinaison de ces deux modalités tout au long de la semaine permet de lutter contre les principaux risques liés à la longévité introduits par la transition ménopausique.
Environnement et qualité du sommeil
Les symptômes vasomoteurs — bouffées de chaleur et sueurs nocturnes — font partie des principaux facteurs perturbateurs de la qualité du sommeil pendant la périménopause. L'environnement de la chambre à coucher joue un rôle pratique : la régulation de la température (dormir au frais, utiliser une literie respirante), l'obscurité et le contrôle du bruit contribuent chacun indépendamment à la continuité du sommeil. Les perturbations du sommeil ont des effets en aval sur la régulation du cortisol, l'appétit, l'humeur et les performances cognitives, ce qui fait de la qualité du sommeil un levier légitime de longévité pendant cette transition.
Priorités alimentaires
La qualité de l'alimentation pendant la transition ménopausique comporte plusieurs priorités spécifiques qui vont au-delà d'une alimentation saine en général. Un apport adéquat en protéines favorise le maintien de la masse musculaire, un facteur déterminant pour la longévité fonctionnelle. Les aliments riches en calcium contribuent au maintien de la densité minérale osseuse. Les poissons gras, et pour ceux qui n'en consomment pas en quantité suffisante, les compléments alimentaires oméga-3, sont associés à des bienfaits cardiovasculaires et cognitifs pertinents à cette étape de la vie. Limiter les aliments hautement transformés réduit les facteurs de risque cardiométaboliques qui augmentent déjà en raison des changements hormonaux.
Gestion du stress
Le stress psychologique chronique augmente le taux de cortisol, ce qui peut contribuer à la résorption osseuse et à l'accumulation de graisse viscérale, deux phénomènes qui aggravent les changements biologiques déjà présents pendant la transition ménopausique. Les pratiques structurées de gestion du stress, qu'elles soient physiques (exercice), sociales (connexion) ou contemplatives, constituent un élément important d'un protocole de santé complet pour la ménopause.
Supplement Bridge : considérations pratiques
Pour les femmes qui ne parviennent pas à satisfaire leurs besoins uniquement par le biais de leur alimentation, une supplémentation ciblée peut être pertinente. Le calcium et la vitamine D, lorsqu'ils sont combinés, constituent les interventions nutritionnelles les plus efficaces pour la santé osseuse des femmes ménopausées.6 Le magnésium contribue au fonctionnement normal des muscles et au métabolisme énergétique normal (allégations approuvées par l'EFSA). La vitamine K contribue au maintien d'une ossature normale. Ces nutriments ne remplacent pas l'exercice physique ou une alimentation de qualité, ils complètent une approche axée sur le mode de vie.
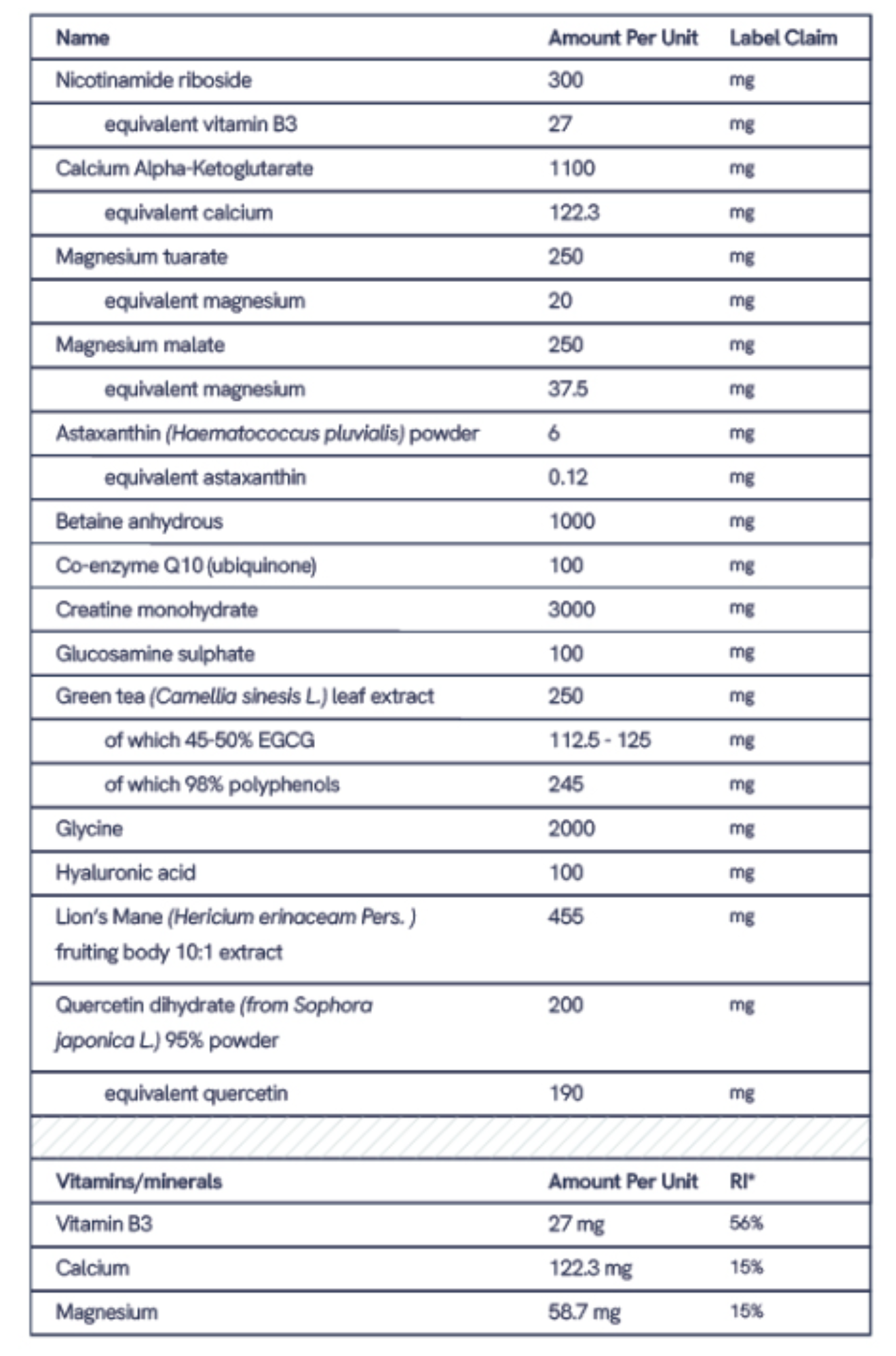
Les formulations telles que Longevity Complete contiennent plusieurs de ces nutriments à des doses vérifiées. Avant d'envisager la prise d'un complément alimentaire, il est important de vérifier que le produit a été testé par un organisme tiers. Une vérification indépendante de l'identité des ingrédients, de l'exactitude des étiquettes et de l'absence de contaminants constitue un gage important de qualité.
Questions-réponses : ménopause et longévité
Quelle est la différence entre la périménopause, la ménopause et la postménopause ?
La périménopause est la phase de transition qui précède la ménopause. Elle dure généralement de 4 à 8 ans, pendant lesquels les cycles menstruels deviennent irréguliers et les niveaux d'œstrogènes fluctuent. La ménopause est définie comme le moment des dernières règles, confirmé après 12 mois consécutifs sans menstruation. La postménopause désigne toutes les années qui suivent ce moment. Chaque étape présente des caractéristiques hormonales distinctes et des implications distinctes pour la santé.
Pourquoi le risque cardiovasculaire augmente-t-il après la ménopause ?
L'œstrogène a plusieurs effets bénéfiques sur le système cardiovasculaire, notamment une influence positive sur le profil lipidique, l'élasticité des vaisseaux sanguins et la fonction endothéliale. À mesure que le taux d'œstrogène diminue pendant et après la ménopause, ces effets protecteurs s'atténuent. Le profil lipidique évolue généralement dans une direction défavorable et la répartition des graisses se déplace vers l'abdomen, augmentant ainsi le risque cardiométabolique.2 L'augmentation du risque n'est pas inévitable, mais elle nécessite une gestion active du mode de vie.
Quand la perte osseuse liée à la ménopause commence-t-elle ?
La perte osseuse commence à s'accélérer à la fin de la périménopause, avant la dernière menstruation. Les recherches menées par la cohorte SWAN ont documenté une baisse significative de la densité minérale osseuse (DMO) au niveau de la colonne lombaire et de la hanche, qui commence à la fin de la périménopause et se poursuit jusqu'au début de la postménopause.2 Cela signifie que la période la plus propice pour une intervention sur le squelette commence avant la confirmation officielle de la ménopause, et non après.
Le « brouillard cérébral » pendant la ménopause est-il réel et combien de temps dure-t-il ?
Le brouillard cérébral pendant la transition ménopausique est un phénomène réel et mesurable. Des recherches longitudinales confirment un déclin modeste mais constant de la mémoire verbale et de l'attention pendant la périménopause, qui ne s'explique pas entièrement par l'avancée en âge.5 Pour la plupart des femmes, les performances cognitives restent dans les limites normales tout au long de cette transition, et des améliorations sont souvent observées une fois la ménopause établie. La gravité des symptômes vasomoteurs, la qualité du sommeil et les niveaux de stress influencent tous l'expérience du brouillard cérébral.
Quel type d'exercice est le plus bénéfique pour la santé osseuse après la ménopause ?
Un entraînement de résistance à haute intensité ciblant les principaux os porteurs, en particulier la colonne vertébrale et les hanches, produit le stimulus ostéogénique le plus puissant chez les femmes ménopausées. L'essai LIFTMOR a démontré que l'entraînement de résistance et d'impact à haute intensité produisait des améliorations significatives de la DMO au niveau de la colonne lombaire par rapport à un exercice de faible intensité.3 Le principe clé est la charge : la force appliquée à l'os pendant l'exercice est le principal facteur d'adaptation. Les activités aérobiques avec mise en charge contribuent à titre complémentaire.
Les compléments alimentaires à base de calcium et de vitamine D ont-ils un effet bénéfique sur la densité osseuse après la ménopause ?
Des preuves issues d'essais contrôlés randomisés chez l'homme confirment l'effet bénéfique d'une supplémentation combinée en calcium et en vitamine D sur la densité minérale osseuse chez les femmes ménopausées.6 Les bienfaits sont particulièrement évidents pour les femmes qui ne satisfont pas leurs besoins alimentaires par le seul biais de leur alimentation. Les compléments alimentaires doivent être considérés comme une base nutritionnelle qui soutient, mais ne remplace pas, l'exercice physique en tant que stratégie principale de protection des os. La vitamine D contribue au maintien d'une ossature normale ; le calcium contribue au maintien d'une ossature normale (allégations approuvées par l'EFSA).
Les choix de mode de vie pendant la périménopause peuvent-ils vraiment avoir un impact sur la santé des décennies plus tard ?
Les résultats de la recherche suggèrent que oui. La transition ménopausique représente une période de changements biologiques accélérés dans plusieurs systèmes simultanément : cardiovasculaire, squelettique et métabolique. Les habitudes de vie adoptées pendant cette période, en particulier l'exercice physique et la qualité de l'alimentation, semblent atténuer la trajectoire d'accumulation des risques qui se produirait autrement. La déclaration scientifique de l'AHA sur la ménopause et les risques cardiovasculaires identifie explicitement la périménopause comme une période propice à la prévention précoce.1
Quel rôle joue le sommeil dans les effets de la ménopause sur la santé ?
La qualité du sommeil est l'un des aspects les plus fréquemment perturbés pendant la transition ménopausique, principalement en raison des symptômes vasomoteurs qui provoquent des réveils nocturnes. Une mauvaise qualité de sommeil pendant cette période a des effets en aval sur la régulation du cortisol, le contrôle de l'appétit, la stabilité de l'humeur et les performances cognitives, qui interagissent tous avec les changements cardiovasculaires et métaboliques qui se produisent simultanément. L'optimisation de l'environnement de sommeil et la gestion des symptômes vasomoteurs sont des éléments pratiques et cliniquement pertinents d'une stratégie globale de santé pendant la ménopause.
FAQ
Qu'est-ce que la ménopause et pourquoi est-elle importante pour la santé à long terme ?
La ménopause est l'arrêt définitif des règles, défini comme 12 mois consécutifs d'aménorrhée. Elle est importante pour la santé à long terme, car la baisse d'œstrogènes qui y est associée affecte simultanément plusieurs systèmes biologiques : la fonction cardiovasculaire, la densité osseuse, la santé cognitive et la régulation métabolique. Ces changements créent une trajectoire de risque élevé qui s'étend sur les décennies suivant la dernière période menstruelle, faisant de la transition ménopausique un événement important pour la longévité, et pas seulement pour la reproduction.
Quelle est la perte de densité osseuse typique chez les femmes pendant la ménopause ?
Les taux de perte de densité minérale osseuse varient d'un individu à l'autre, mais des recherches menées sur de larges cohortes multiethniques documentent une phase rapide de perte osseuse au cours des trois années entourant la dernière période menstruelle.2 Le rythme de la perte ralentit, mais ne s'arrête pas, après la ménopause. La perte totale pendant la transition ménopausique peut être importante, c'est pourquoi cette période est considérée comme la période privilégiée pour intervenir sur la santé osseuse.
Quels sont les compléments alimentaires pertinents pour la santé osseuse pendant et après la ménopause ?
Le calcium et la vitamine D sont les interventions nutritionnelles les plus efficaces pour la santé osseuse des femmes ménopausées, les données issues d'essais cliniques sur l'homme confirmant une amélioration de la densité minérale osseuse et une réduction du risque de fracture de la hanche lorsqu'ils sont combinés.6 Selon les allégations de santé approuvées par l'EFSA : la vitamine D, le calcium, le magnésium et la vitamine K contribuent au maintien d'une ossature normale. La supplémentation est particulièrement indiquée pour les femmes qui ne couvrent pas systématiquement leurs besoins par leur seule alimentation.
L'exercice physique est-il vraiment bénéfique pour la santé cardiovasculaire pendant la ménopause ?
L'exercice physique fait partie des interventions sur le mode de vie les plus efficaces pour la santé cardiovasculaire à tout âge. Pendant et après la ménopause, une activité physique régulière, en particulier une combinaison d'entraînement de résistance et d'exercices d'aérobie, favorise un profil lipidique sain, la régulation de la pression artérielle, la composition corporelle et la sensibilité à l'insuline, tous ces éléments étant liés aux changements du risque cardiovasculaire induits par la baisse du taux d'œstrogènes. L'American Heart Association considère l'activité physique comme une stratégie de prévention précoce essentielle pour le risque cardiovasculaire postménopausique.1
Le brouillard cérébral lié à la ménopause est-il permanent ?
Pour la grande majorité des femmes, non. Les recherches indiquent que les changements cognitifs associés à la transition ménopausique, bien que mesurables lors de tests objectifs, sont généralement modestes et que les niveaux de performance restent dans les limites normales tout au long de cette période.5 De nombreuses femmes rapportent que le brouillard cérébral subjectif s'améliore à mesure que la postménopause se stabilise. Des facteurs modifiables, tels que la qualité du sommeil, l'activité physique et la gestion du stress, influencent tous l'expérience et l'évolution des symptômes cognitifs pendant cette transition.
Références
- El Khoudary SR, Aggarwal B, Beckie TM, et al. Transition ménopausique et risque de maladie cardiovasculaire : implications pour le calendrier de la prévention précoce : déclaration scientifique de l'American Heart Association. Circulation. 2020 ; 142(25) : e506-e532. Voir sur PubMed ↗
- Rosano GMC, Vitale C, Marazzi G, Volterrani M. Ménopause et maladies cardiovasculaires : les preuves. Climacteric. 2007 ; 10 (Suppl 1) : 19-24. Voir sur PubMed ↗
- Finkelstein JS, Brockwell SE, Mehta V, et al. Changements de la densité minérale osseuse pendant la transition ménopausique dans une cohorte multiethnique de femmes. J Clin Endocrinol Metab. 2008 ; 93(3) : 861-868. Voir sur PubMed ↗
- Watson SL, Weeks BK, Weis LJ, Harding AT, Horan SA, Beck BR. L'entraînement de résistance et d'impact à haute intensité améliore la densité minérale osseuse et la fonction physique chez les femmes ménopausées souffrant d'ostéopénie et d'ostéoporose : l'essai contrôlé randomisé LIFTMOR. J Bone Miner Res. 2018 ; 33(2) : 211-220. Voir sur PubMed ↗
- Maki PM, Jaff NG. Le brouillard cérébral à la ménopause : guide à l'intention des professionnels de la santé pour la prise de décision et le conseil en matière de cognition. Climacteric. 2022 ; 25(6) : 570-578. Voir sur PubMed ↗
- Liu ZM, Chen YM, Su YX, Ho SC. Effets de la supplémentation combinée en calcium et en vitamine D sur l'ostéoporose chez les femmes ménopausées : revue systématique et méta-analyse d'essais contrôlés randomisés. Food Funct. 2020 ; 11(12) : 10817-10827. Voir sur PubMed ↗
- Daly RM, Dalla Via J, Duckham RL, Fraser SF, Helge EW. Exercice physique pour la prévention de l'ostéoporose chez les femmes ménopausées : guide fondé sur des preuves pour une prescription optimale. Braz J Phys Ther. 2019 ; 23(2) : 170-180. Voir sur PubMed ↗
Contenu éducatif uniquement. Ceci n'est pas un avis médical. Les compléments alimentaires ne sont pas destinés à diagnostiquer, traiter, guérir ou prévenir une quelconque maladie. Consultez un professionnel de santé qualifié si vous souffrez d'une affection médicale ou si vous prenez des médicaments.